|

 |
|  | |||||||||||||||||||||||||||||||||||||||||||||
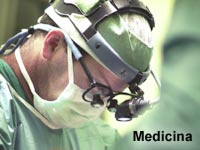
ArtûÙculos | Médicas | MedicinaCuran por vez primera una enfermedad mediante reprogramación celularPor E. Sainz Corada Publicado: Viernes, 5/6/2009 - 13:21 | 6778 visitas.
Este hito histû°rico demuestra por primera vez la capacidad de la medicina regenerativa para generar cûˋlulas que puedan reemplazar a otras enfermas y asûÙ corregir patologûÙas. Nadie hasta ahora lo habûÙa conseguido, pero ha sido un equipo de cientûÙficos espaûÝol del Centro de Medicina Regenerativa de Barcelona (CMRB), liderado por Juan Carlos Izpisû¤a, el que ha demostrado, por vez primera en humanos, la curaciû°n de una cûˋlula enferma ãde anemia de Fanconiã mediante la tecnologûÙa iPS. "Esta prueba de principio es en cierta manera un hito que abre las puertas de par en par a la medicina regenerativa", asegura a GACETA MûDICA el propio Izpisû¤a. La tûˋcnica de la reprogramaciû°n inducida ha supuesto una autûˋntica revoluciû°n en muchos ûÀmbitos de la biomedicina. Al permitir obtener cûˋlulas madre muy parecidas a las embrionarias (llamadas cûˋlulas con pluripotencia inducida, o iPS, por sus siglas en inglûˋs) partiendo de cûˋlulas de la piel de cualquier individuo, inmediatamente se hizo evidente su gran utilidad para generar modelos de enfermedad (ver GM nô¤ 273). Disponer de ellos puede proporcionar una herramienta muy valiosa para estudiar los mecanismos por los que se produce la patologûÙa, o para probar fûÀrmacos que puedan combatir la enfermedad. Sin embargo, la estrategia que se emprendiû° en el CMRB hace ahora unos dos aûÝos fue diferente. "Nosotros nos planteamos utilizar la tecnologûÙa de la reprogramaciû°n inducida para generar cûˋlulas que pudieran ser utilizadas en un futuro para reemplazar las cûˋlulas alteradas o perdidas en un paciente. Para ello, habrûÙa que corregir la enfermedad en esas cûˋlulas ya que, en muchos casos, volver a poner cûˋlulas enfermas en el paciente no mejorarûÙa su enfermedad", explica el investigador, Para este proyecto, utilizaron cûˋlulas de piel (fibroblastos y queratinocitos) de personas con anemia de Fanconi (AF), una enfermedad en la que la mutaciû°n de un solo gen hace que los pacientes frecuentemente pierdan sus cûˋlulas madre hematopoyûˋticas, una condiciû°n conocida como aplasia medular. El tratamiento actual para la aplasia medular en estos pacientes es el trasplante de cûˋlulas madre hematopoyûˋticas sanas, procedentes de mûˋdula û°sea o sangre de cordû°n umbilical de un donante compatible y, a ser posible, familiar del paciente. Por este motivo, su propû°sito fue desarrollar una estrategia mediante la que se pudieran obtener cûˋlulas iPS sanas de estos pacientes, y usarlas para producir cûˋlulas madre hematopoyûˋticas, que serûÙan asimismo sanas y totalmente compatibles (al ser genûˋticamente idûˋnticas) con los mismos. Para ello han trabajado en estrecha colaboraciû°n con los laboratorios de Juan Bueren en el Ciemat de Madrid y Jordi Surrallûˋs en la Universidad Autû°noma de Barcelona, dos grupos espaûÝoles de referencia mundial en el campo de la AF. Principal problema El principal problema con el que se encontraron, como explica ûngel Raya, profesor de investigaciû°n del Icrea (Instituto CatalûÀn de Investigaciû°n y Estudios Avanzados) en el CMRB y primer firmante del estudio, fue debido a la combinaciû°n de terapia genûˋtica con reprogramaciû°n, con producciû°n de iPS. "Es un trabajo logûÙsticamente complejo porque son todo elementos que funcionan pero no de forma muy û°ptima y que cuando los pones juntos la probabilidad de que salga es muy pequeûÝa. Han sido muchos ensayos, muchas optimizaciones hasta lograr la mezcla adecuada de protocolos para que pudiera funcionar", asegura. "En este trabajo demostramos que esto es posible, y cû°mo hacerlo", confirma Izpisû¤a, tambiûˋn es investigador del Laboratorio de Expresiû°n Genûˋtica del Instituto Salk, en La Jolla (California, Estados Unidos). Los datos del mismo, realizado con muestras de seis pacientes con esta rara enfermedad, aparecen publicados esta semana en la revista Nature. Estas investigaciones representan un importante paso adelante en el desarrollo de nuevos tratamientos de medicina regenerativa, ya que demuestran por primera vez desde el descubrimiento de las cûˋlulas madre humanas, que la estrategia de utilizar cûˋlulas iPS para curar una enfermedad es posible. Pero, no hay que olvidarse de que el resultado obtenido es la curaciû°n de una enfermedad in vitro. Sin embargo, e independientemente de la demostraciû°n de la viabilidad de esta tecnologûÙa para curar, "aû¤n queda un largo camino por recorrer hasta que este tipo de estrategias puedan ser utilizadas para tratar pacientes de una manera eficiente y segura", insiste. Mejorar y ampliar De cara al futuro el equipo espaûÝol trabaja ya en dos proyectos activos en el laboratorio: uno, siguiendo con esta misma enfermedad, enfocado a depurar el proceso para acercarlo mûÀs a la clûÙnica. AsûÙ, aunque todavûÙa en fase muy bûÀsica, se busca eliminar los dos problemas que presenta este tipo de tecnologûÙa: hacer cûˋlulas que no sean tan tumorogûˋnicas o en las que se pueda controlar la tumorogûˋnesis, y generar progenitores hematopoyûˋticos que sean mûÀs parecidos a la cûˋlula madre hematopoyûˋtica del adulto. El otro proyecto va dirigido a extrapolar la tecnologûÙa mediante un protocolo mûÀs limpio a diez enfermedades y estûÀ enfocado a crear modelos de enfermedad. "Se han elegido porque son enfermedades que o bien el disponer de cûˋlulas iPS puede dar un buen modelo de investigaciû°n o bien se pueden corregir mediante cûˋlulas iPS", cuenta Raya. Las enfermedades para las que estûÀn creando modelos basados en cûˋlulas iPS en estos momentos son: neurofibromatosis tipo 1, fibrosis quûÙstica, distrofia muscular de Duchenne, osteogûˋnesis imperfecta tipo IV, anemia falciforme, hipercolesterolemia familiar, y enfermedades de Pompe, Wilson, Tay-Sachs y pûÀrkinson familiar.
| ArtûÙculos
Imágenes
Videos
Noticias
EntradasLibros
| ||||||||||||||||||||||||||||||||||||||||||||||

 Imagen: Agencias / Internet
Imagen: Agencias / Internet